پوسیدگی دندان: دشمن خاموش لبخند زیبا
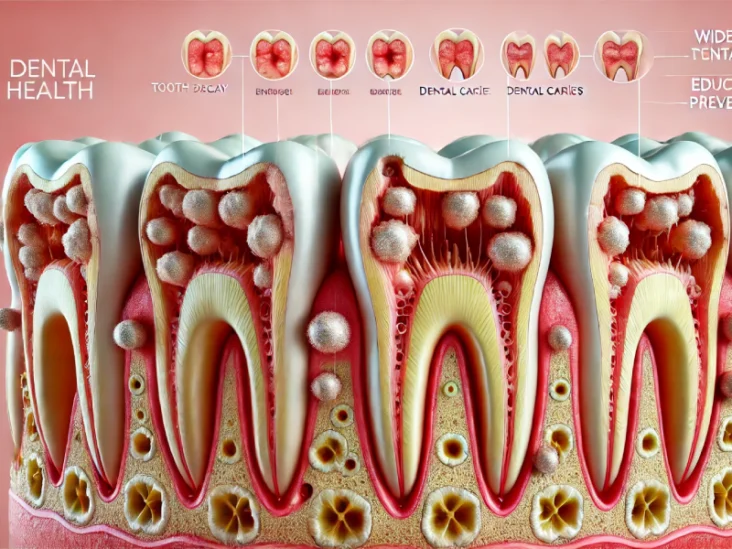
پوسیدگی دندان، که در اصطلاح علمی به آن “ caries” (پوسیدگی) گفته میشود، مشکلی شایع در سلامت دهان و دندان است. این بیماری به تدریج مینای دندان (لایهی سخت بیرونی) را تخریب میکند و در صورت عدم درمان، منجر به ایجاد حفره (cavity) و در نهایت آسیب جدی به بافت داخلی دندان میشود. پوسیدگی دندان، دشمن خاموش لبخند زیبا است و میتواند در صورت غفلت، عواقب ناخوشایندی از جمله درد، عفونت و حتی از دست دادن دندانها را به همراه داشته باشد.
این مقاله با هدف آگاهیرسانی و آموزش تهیه شده است تا شما را با ماهیت پوسیدگی دندان، علل ایجاد آن، روشهای پیشگیری و درمان آشنا کند. با داشتن دانش کافی در این زمینه، میتوانید به شکل موثرتری از سلامت دندانهای خود محافظت کرده و لبخندی زیبا و درخشان را برای سالهای طولانیتر حفظ نمایید.
علل پوسیدگی دندان (Caries)
درک علل زمینهساز پوسیدگی دندان، اولین گام در پیشگیری از این بیماری است. مجموعه ای از عوامل در کنار هم میتوانند منجر به پوسیدگی شوند که عبارتند از:
- باکتریهای دهان: حفره دهان، محیطی مناسب برای رشد انواع باکتری است. برخی از این باکتریها با تغذیه از قند و کربوهhidratهای موجود در رژیم غذایی، اسید تولید میکنند. این اسید به تدریج مینای دندان را فرسوده کرده و زمینه را برای پوسیدگی فراهم میسازد. (مینای دندان: Enamel)
- رعایت نکردن بهداشت دهان: مسواک زدن منظم و نخ دندان کشیدن، روشهای اصلی پاکسازی دندانها از پلاک میکروبی (Dental Plaque) هستند. پلاک میکروبی، لایهی چسبندهای است که حاوی باکتری و مواد غذایی باقیمانده میباشد. عدم رعایت بهداشت دهان، منجر به تجمع پلاک و در نتیجه، افزایش باکتریهای مضر و اسید تولید شده توسط آنها میشود.
- رژیم غذایی نامناسب: مصرف بیش از حد مواد قندی و کربوهhidratهای تصفیه شده، بستر مناسبی برای رشد باکتریهای مضر و ایجاد اسید فراهم میکند. نوشیدنیهای شیرین مانند نوشابه و آبمیوههای صنعتی نیز میتوانند در صورت مصرف غیر اصولی، خطر پوسیدگی را افزایش دهند.
- خشکی دهان (Xerostomia): کافی نبودن بزاق دهان که میتواند ناشی از مصرف برخی داروها یا شرایط پزشکی خاص باشد، یکی دیگر از عوامل زمینهساز پوسیدگی به شمار میرود. بزاق دهان به طور طبیعی حاوی مواد معدنی است که به تقویت مینای دندان و خنثی سازی اسید تولید شده توسط باکتریها کمک میکند.
علائم پوسیدگی دندان (Caries)
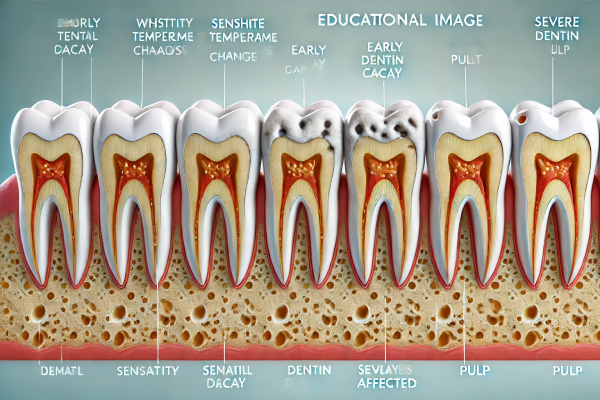
پوسیدگی دندان در مراحل اولیه معمولا بدون علامت است و تشخیص آن تنها با معاینهی دقیق دندانپزشک و عکسبرداریهای رادیوگرافی امکانپذیر میباشد. با پیشرفت پوسیدگی، علائم زیر ممکن است بروز پیدا کنند:
- حساسیت دندان به سرما و گرما: درد تیر کشندهی کوتاهمدت در هنگام نوشیدن یا خوردن مواد غذایی سرد یا گرم، میتواند نشانهی اولیهی پوسیدگی باشد. (دنتین: Dentin)
- لکههای سفید یا قهوهای روی دندان: تغییر رنگ دندان، به ویژه لکههای سفید و قهوهای روی سطح دندان، میتواند نشاندهندهی آغاز پوسیدگی باشد.
- درد دندان: در مراحل پیشرفتهی پوسیدگی، با رسیدن آسیب به لایه داخلی دندان (دنتین)، درد دندان به صورت مداوم یا تیر کشنده احساس میشود. (پالپ دندان: Pulp)
- سوراخ شدن دندان: ایجاد حفره در دندان، نشانهی آشکار پوسیدگی پیشرفته است که نیازمند درمان فوری میباشد.
انواع پوسیدگی دندان (Caries)
پوسیدگی دندان بر اساس محل ایجاد آن به انواع مختلفی تقسیم میشود که عبارتند از:
- پوسیدگی بین دندانی: این نوع پوسیدگی در نواحی تماس بین دو دندان (معمولا دندانهای پیشین) ایجاد میشود و به دلیل دسترسی دشوارتر، در مراحل اولیهی آن تشخیص توسط فرد دشوار است.
- پوسیدگی سطح جونده: این نوع پوسیدگی در شیارها و حفرهی روی سطح جوندهی دندانهای عقبی (آسیاب و پیش آسیاب) ایجاد میشود. باقی ماندن ذرات غذا در این ناحیه و عدم رعایت صحیح بهداشت دهان، زمینهساز بروز این نوع پوسیدگی است. (شیارهای جونده: Pits and Fissures)
- پوسیدگی ناحیهی لثه (سرویکال): این نوع پوسیدگی در نزدیکی خط لثه و ریشه دندان ایجاد میشود. ر Recession یا پسروی لثه و شدن ریشهی دندان، میتوانند در ایجاد این نوع پوسیدگی نقش داشته باشند.
عوارض پوسیدگی دندان (Caries)
عدم درمان به موقع پوسیدگی دندان میتواند منجر به عواقب جدی شود که عبارتند از:
- ایجاد عفونت: باکتریهای مضر در صورت عدم پاکسازی، میتوانند به عصب و رگهای خونی داخل دندان (پالپ) نفوذ کرده و منجر به عفونت و التهاب (Pulpitis) شوند. این عفونت میتواند درد شدید و ضرباندار به همراه داشته باشد.
- آبسهی دندانی: پیشرفت عفونت پالپ دندان میتواند منجر به ایجاد آبسهی دندانی شود. آبسهی دندان، تجمع چرک در انتهای ریشهی دندان است که میتواند باعث درد، تورم صورت و حتی تب شود.
- مرگ عصب دندان: در صورت عدم درمان عفونت پالپ، ممکن است عصب دندان (Pulp Necrosis) از بین برود. در این شرایط، دندان دیگر نسبت به گرما و سرما حساسیت نشان نمیده دهد، اما همچنان مستعد شکستگی و نیازمند درمان ریشه است. (درمان ریشه: Root Canal Treatment)
- از دست دادن دندان: در صورتی که پوسیدگی دندان به موقع درمان نشود و به ساختارهای نگهدارندهی دندان برسد، ممکن است منجر به لق شدن و در نهایت از دست رفتن دندان شود.
پیشگیری از پوسیدگی دندان (Caries)
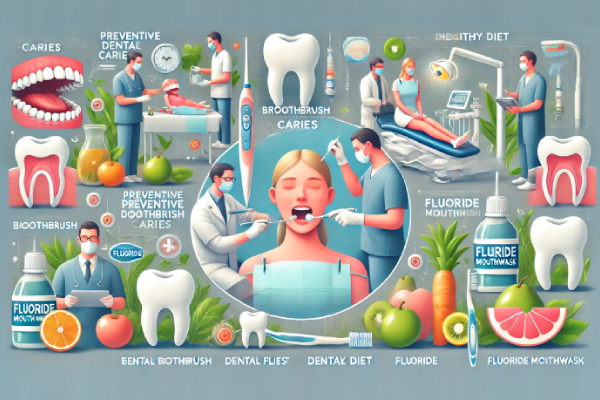
خبر خوش این است که با رعایت نکات سادهی زیر، میتوان تا حد زیادی از بروز پوسیدگی دندان پیشگیری کرد:
- رعایت بهداشت دهان: مسواک زدن دندانها حداقل دو بار در روز به مدت دو دقیقه و نخ دندان کشیدن روزانه، اصلیترین روشهای پیشگیری از پوسیدگی به شمار میروند. استفاده از مسواک برقی میتواند در پاکسازی بهتر دندانها موثر باشد. (مسواک برقی: Electric Toothbrush)
- رژیم غذایی سالم: کاهش مصرف قند و کربوهیدراتهای تصفیه شده و جایگزین کردن آنها با مواد غذایی سرشار از ویتامینها و مواد معدنی، به حفظ سلامت دندانها کمک میکند. مصرف میوهها و سبزیجات تازه نیز میتواند به دلیل خاصیت پاککنندگی طبیعی، در تمیزی دندانها نقش داشته باشد.
- مراجعهی منظم به دندانپزشک: معاینات دورهای دندانپزشکی و انجام فلورایدتراپی، به تشخیص زودهنگام پوسیدگی و پیشگیری از عوارض جدیتر آن کمک میکند. فلوراید مادهای معدنی است که مینای دندان را تقویت میکند و در برابر اسید مقاومتر میسازد. (فلورایدتراپی: Fluoride Treatment)
- استفاده از دهانشویههای حاوی فلوراید: استفادهی روزانه از دهانشویههای حاوی فلوراید، به ویژه پس از نخ دندان کشیدن، میتواند به تکمیل روند پاکسازی دندانها و تقویت مینای آنها کمک کند.
درمان پوسیدگی دندان (Caries)
روشهای درمانی پوسیدگی دندان بر اساس شدت و عمق پوسیدگی متفاوت است. در مراحل اولیهی پوسیدگی، معمولا با روشهای زیر میتوان نسبت به ترمیم دندان اقدام کرد:
- فلوراید درمانی: در صورتی که پوسیدگی در مراحل بسیار اولیهی خود باشد، ممکن است دندانپزشک با تجویز دهانشویههای حاوی فلوراید با غلظت بالا یا انجام فلورایدتراپی موضعی، به تقویت مینای دندان و توقف روند پوسیدگی اقدام نماید.
- پر کردن دندان (Restoration): در صورت ایجاد حفرهی کوچک در دندان، دندانپزشک با استفاده از مواد مخصوص به پر کردن حفره اقدام میکند. این مواد معمولا از جنس کامپوزیت همرنگ دندان (Tooth-Colored Composite) آمالگام (آمالگام: Amalgam) هستند. کامپوزیت همرنگ دندان از لحاظ زیبایی و تطابق با رنگ دندانهای مجاور، ترجیح داده میشود، اما آمالگام از نظر دوام و استحکام، برتری دارد. دندانپزشک با توجه به موقعیت و وسعت پوسیدگی، بهترین مادهی ترمیمی را انتخاب میکند.
با پیشرفت پوسیدگی و درگیر شدن لایههای داخلی دندان (دنتین)، روشهای درمانی پیچیدهتری مورد نیاز است:
- اینله و آنله (Inlay & Onlay): در صورتی که پوسیدگی بخش قابل توجهی از سطح جوندهی دندان را درگیر کرده باشد، اما ساختار کلی دندان حفظ شده باشد، از این روشهای ترمیمی استفاده میشود. اینله و آنله قطعاتی همرنگ دندان هستند که به صورت چسبی در حفره دندان قرار میگیرند.
- روکش دندان (Crown): در صورتی که پوسیدگی عمیق باشد و بخش زیادی از ساختار دندان از بین رفته باشد، برای حفظ و تقویت دندان نیاز به روکش است. روکش دندان، یک پوشش کامل از جنس سرامیک، پیرفلن یا ترکیبی از آنها است که روی دندان تراش خورده قرار میگیرد.
در موارد بسیار پیشرفتهی پوسیدگی که منجر به نخاع مردگی (Pulp Necrosis) یا عفونت شدید (Abscess) شده باشد، ممکن است نیاز به درمان ریشه (Root Canal Treatment) باشد. در این روش، با خارج کردن بافت عصبی و عروقی عفونی داخل دندان (پالپ)، به حفظ ریشهی دندان و امکان قرارگیری روکش روی آن پرداخته میشود.
در موارد نادر و در صورتی که ساختار دندان به شدت تخریب شده باشد و امکان نگهداری آن وجود نداشته باشد، ممکن است به کشیدن دندان (Tooth Extraction) نیاز باشد.
سخن پایانی
پوسیدگی دندان، مشکلی قابل پیشگیری است. با رعایت بهداشت دهان مناسب، داشتن رژیم غذایی سالم و مراجعه منظم به دندانپزشک، میتوان تا حد زیادی از بروز این بیماری و عوارض ناشی از آن جلوگیری کرد. تشخیص زودهنگام پوسیدگی نیز بسیار حائز اهمیت است، چرا که روشهای درمانی در مراحل اولیهی پوسیدگی، سادهتر، کمهزینهتر و کمعارضهتر هستند. در صورت داشتن هر گونه پرسش یا نگرانی در مورد سلامت دندانهای خود، حتما با دندانپزشک مشاوره نمایید.
